TỔNG QUAN:
Ung thư đại tràng phát triển ở ruột già (đại tràng) hoặc trực tràng. Hiện nay ung thư đại tràng chiếm một tỉ lệ khá cao trong các loại bệnh ung thư. Mục đích chính của việc tầm soát ung thư đại tràng bao gồm:
- Phát hiện sớm tổn thương ung thư đại tràng (ung thư tại giai đoạn đầu) từ đó tăng khả năng chữa khỏi bệnh. Giúp giảm chi phí điều trị và nâng cao chất lượng sống cho người bệnh.
- Tìm các tổn thương tiền ung thư và điều trị trước khi nó trở thành ác tính
ĐỐI TƯỢNG TẦM SOÁT:
Chúng ta nên tầm soát ung thư đại tràng ở độ tuổi từ 50 trở lên (đối với người bình thường). hoặc sớm hơn đối với những người có nguy cơ cao.
TẠI SAO CẦN TẦM SOÁT UNG THƯ ĐẠI TRÀNG?
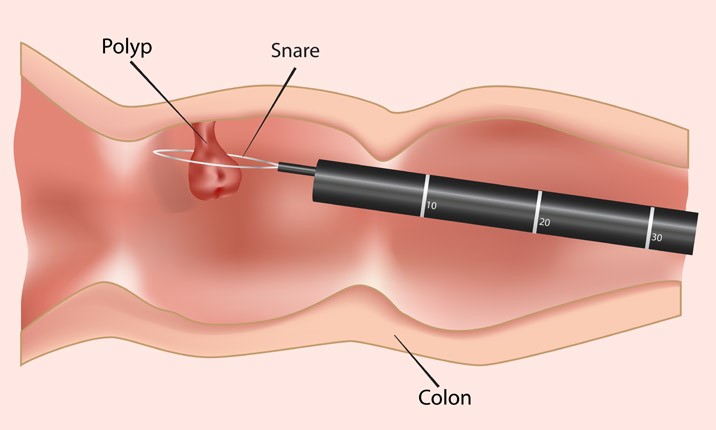
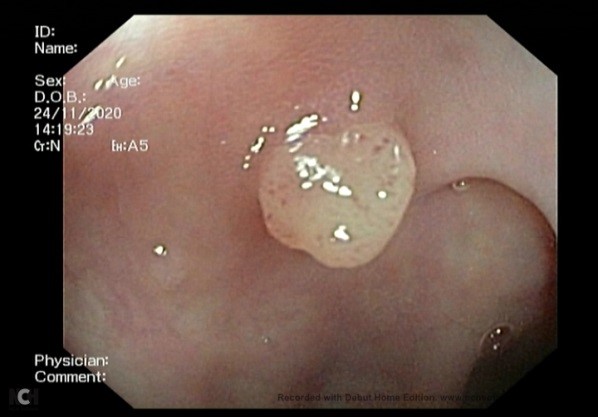
Hầu hết ung thư đại tràng đều phát triển từ polyps tiền ung thư. Polyps nằm trong lòng đại tràng và có thể được phát hiện khi nội soi hoặc chụp CT scan. Có hai loại Polyp chính: polyp tuyến và polyp tăng sinh. Polyp tuyến có thể trở thành ung thư qua thời gian; diễn tiến này mất tối thiểu 10 năm.
Tầm soát ung thư đại tràng giúp phát hiện các polyp hoặc ung thư ở giai đoạn đầu. Nếu phát hiện thấy polyp hoặc ung thư, Bác sĩ sẽ cắt bỏ để ngăn ngừa nó phát triển. Thường xuyên tầm soát và loại bỏ Polyp sẽ giảm nguy cơ phát triển ung thư đại tràng (lên đến 90% bằng phương pháp nội soi đại tràng). Phát hiện sớm ung thư giúp tăng cơ hội cho việc chữa trị thành công và giảm tử vong do ung thư.
Có nhiều yếu tố nguy cơ làm tăng nguy cơ ung thư đại tràng. Mỗi yếu tố nguy cơ đều đóng vai trò quan trọng, rủi ro có thể tăng lên nếu có đồng thời nhiều yếu tố nguy cơ cùng lúc.
CÁC YẾ TỐ LÀM TĂNG NGUY CƠ MẮC UNG THƯ ĐẠI TRÀNG
Tiền sử gia đình bị ung thư đại tràng: Trong gia đình có người bị ung thư đại tràng làm tăng nguy cơ ung thự đại tràng nếu thành viên đó có quan hệ gần nhất với người bệnh(cha mẹ, anh chị em, con cái), đặc biệt nếu nhiều thành viên trong gia đình bị bệnh hoặc nếu ung thư xuất hiện sớm (trước 45 tuổi)
Đã từng bị ung thư đại tràng hoặc polyps- những người đã từng bị ung thư đại tràng thì sẽ tăng nguy cơ tái phát bệnh. Những người đã bị polyp tuyến trước độ tuổi 60 thì cũng tăng nguy cơ phát triển ung thư đại tràng.
Tuổi cao – Có tới 90% bệnh nhân ung thư đại tràng có độ tuổi trên 50. Độ tuổi càng cao thì nguy cơ mắc ung thư đại tràng càng cao.
Lối sống: Một vài nhân tố lối sống có thể tăng nguy cơ ung thư đại tràng bao gồm:
- Chế độ ăn có nhiều mỡ và thịt đỏ, hoặc thịt chế biến sẵn, ăn ít chất xơ.
- Ít vận động.
- Hút thuốc
- Lạm dụng rượu bia
- Béo phì
Polyps tuyến ống gia đình (FAP): Là một rối loạn di truyền ít phổ biến. Gần 100% người có rối loạn này sẽ bị ung thư đại tràng trong suốt thời gian sống của họ, và hầu hết trường hợp xảy ra trước độ tuổi 50. Người bị FAP có hàng trăm polyps ở khắp ruột già khi bắt đầu tuổi vị thành niên.
Bệnh ung thư đại tràng có liên quan di truyền không do polyp (HNPCC): Còn gọi là hội chứng Lynch, là một dạng di truyền khác liên quan đến việc tăng nguy cơ ung thư đại tràng. Dạng này phổ biến hơn loại FAP một chút nhưng cũng không phổ biến. Chỉ chiếm khoảng 1/20 trong tổng số trường hợp ung thư đại tràng. Khoảng 70% người bị HNPCC sẽ mắc ung thư đại tràng ở độ tuổi 65. Bệnh cũng có xu hướng xảy ra ở những người trẻ tuổi. Người bị HNPCC có nguy cơ mắc những căn bệnh ung thư khác bao gồm ung thư tử cung, dạ dày, buồn trứng, bàng quang, thận…
Một số dạng di truyền hiếm gặp khác làm tăng nguy cơ ung thư đại tràng, bao gồm hamartomatous polyp, hội chứng Peutz-Jegher, và hội chứng polyp thiếu niên…
Bệnh viêm ruột – Những người có bệnh Crohn đại tràng hoặc viêm loét đại tràng thì có nguy cơ cao mắc bệnh ung thư đại tràng. Nguy cơ tăng lên phụ thuộc vào số lượng ổ viêm và thời gian mắc bệnh; nếu ruột già bị viêm toàn bộ và bị viêm loét 10 năm trở lên thì nguy cơ mắc ung thư rất cao.
Những người bị hội chứng ruột kích thích không làm tăng nguy cơ ung thư đại tràng.
Những yếu tố có thể làm giảm nguy cơ mắc ung thư – Aspirin và các các loại thuốc chống viêm nonsteriodal, có thể làm giảm nguy cơ phát triển ung thư đại tràng.
CÁC XÉT NGHIỆM TẦM SOÁT UNG THƯ ĐẠI TRÀNG
Hiện có nhiều phương pháp tầm soát ung thư đại tràng, mỗi loại có ưu điểm riêng, tùy thuộc vào hoàn cảnh cụ thể mà bệnh nhân có thể lựa chọn.
- Nội soi đại tràng: Nội soi đại tràng cho phép bác sĩ quan sát toàn bộ niêm mạc đại tràng
- Tiến hành: Bạn cần nhịn ăn uống trước khi nội soi và súc ruột sạch sẽ. Bác sĩ dùng ống soi có gắn camera để quan sát trực tiếp niêm mạc đại tràng. Nếu có bất thường sẽ tiến hành sinh thiết tổn thương để làm xét nghiệm, hoặc cắt bỏ tổn thương ngay trong lúc nội soi, tùy thuộc vào loại tổn thương quan sát được.
- Ưu điểm: Nội soi đại tràng có thể phát hiện tất cả những tổn thương trong đại tràng: Polyps nhỏ và polyps lớn, ung thư sớm, viêm, loét… Có thể cắt bỏ những tổn thương trong khả năng cho phép.
- Nhược điểm: có thể chảy máu hoặc thủng đại tràng mặc dù tỉ lệ này rất thấp. nội soi thường gây mê do đó ngày nội soi bệnh nhân cần về nhà nghỉ ngơi sau khi soi xong.
Hình 1: Polyp đại tràng
- Chụp CT đại tràng – Ưu điểm: Đây là phương pháp không xâm lấn giúp bác sĩ có thể phát hiện các khối u hoặc polyp lớn trong lòng đại tràng. Ngoài ra có thể phát hiện được những tổn thương khác trong ổ bụng.
Nhược điểm: Phương pháp này cần súc ruột (làm sạch đại tràng). Khó đánh giá những tổn thương nhỏ, không thể tiến hành sinh thiết.
Hình ảnh Ung thư đại tràng trên phim chụp CT bụng (mũi tên)
- Xét nghiệm phân: Ung thư đại tràng thường giải phóng số lượng máu nhỏ và DNA bất thường trong phân. Xét nghiệm phân có thể phát hiện máu và DNA bất thường.
Xét nghiệm máu ẩn trong phân: Bạn tự lấy 2 mẫu phân từ 3 lần đi vệ sinh liên tục, mẫu phân được lấy tại nhà. Bạn nên tránh việc sử dụng các loại thuốc kích thích đến ruột, như là aspirin và thuốc chống viêm sterod, trước khi lấy phân. Xét nghiệm này nên thực hiện hàng năm.
Xét nghiệm DNA Được thực hiện 3 năm 1 lần. Xét nghiệm này tìm đoạn DNA của tế bào ung thư, polyp bị bong ra và lẫn vào phân. Xét nghiệm bất thường nên được theo dõi bởi bác sĩ nội soi.
KẾ HOẠCH TẦM SOÁT – Kế hoạch tầm soát ung thư đại tràng tùy thuộc vào mức độ nguy cơ của từng người.
Nguy cơ trung bình
Là những người không có 1 trong các yếu tố sau:
- Đã từng bị ung thư đại tràng hoặc polyp đại tràng
- Tiền sử gia đình bị ung thư đại tràng
- Đã từng bị bệnh viêm ruột (bệnh Crohn)
- Bị hoặc nghi bị hội chứng di truyền liên quan đến ung thư đại tràng như: bệnh polyp đại tràng di truyền, hội chứng Lynch (hội chứng ung thư đại tràng do di truyền không liên quan tới polyp (HNPCC)
- Từng xạ trị ở vùng bụng hoặc khung chậu
Người có nguy cơ trung bình bị ung thư đại tràng nên bắt đầu tầm soát ở độ tuổi 50. Những chiến lược tầm soát được khuyên:
- Nội soi đại tràng 10 năm 1 lần
- Chụp CT bụng 5 năm 1 lần
- Nội soi sigma 5 năm 1 lần, có hoặc không có xét nghiệm phân
- Xét nghiệm phân mỗi năm 1 lần (xét nghiệm máu ẩn trong phân)
- Xét nghiệm DNA trong phân 3 năm 1 lần.
Nguy cơ cao: Là những người có 1 trong các yếu tố sau:
- Người có tiền sử gia đình bị ung thư đại tràng; hoặc polyp đại tràng.
- Đã từng bị ung thư đại tràng hoặc polyp đại tràng
- Đã từng bị bệnh viêm ruột (bệnh Crohn)
- Tiền sử gia đình bị các bệnh hội chứng di truyền liên quan đến ung thư đại tràng: polyp tuyến di truyền, hội chứng Lynch…
- Đã từng xạ trị vùng bụng hoặc khung chậu do ung thư trước đây.
Những người có nguy cơ cao thì nên thực hiện tầm soát sớm hơn (trước 45) tuổi và thường xuyên hơn, đồng thời sử dụng phương tiện nhạy hơn hiệu quả cao hơn ( Nội soi toàn bộ đại tràng) tùy vào đối tượng cụ thể, sau đây là vài trường hợp cụ thể:
Tiền sử gia đình bị ung thư đại tràng:
Người có một thành viên trong mối quan hệ cấp 1 bị bệnh (như ba mẹ, anh, chị, em ruột bị ung thư đại tràng hoặc là polyps tuyến ở độ tuổi trẻ (trước 60 tuổi)); hoặc 2 thành viên trong mối quan hệ cấp 1 bị bệnh được và được chẩn đoán ở bất kỳ độ tuổi nào, nên bắt đầu tầm soát ung thư đại tràng sớm hơn. Nên bắt đầu khi 40 tuổi, hoặc trước 10 tuổi so với tuổi của người bệnh trong gia đình họ. Phương pháp tầm soát: Nội soi đại tràng 5 năm 1 lần.
Người có một thành viên trong mối quan hệ cấp 1 bị bệnh (ung thư đại tràng hoặc polyp tuyến) được chẩn đoán từ 60 tuổi trở lên; hoặc hoặc 2 thành viên trở lên trong mối quan hệ cấp 2 (như ông bà, chú, dì…) bị bệnh (ung thư đại tràng hoặc polyp tuyến), nên bắt đầu nội soi đại tràng khi 40 tuổi, sau đó tầm soát giống như đối tượng có nguy cơ trung bình.
Người có Một thành viên trong mối quan hệ cấp 2 (ông bà, chú, bác) hoặc quan hệ cấp 3 (ông cố, hoặc cháu ruột) bị bệnh (ung thư đại tràng hoặc polyp tuyến) thì được tính có nguy cơ trung bình.
Những người đã biết có bệnh ung thư đại tràng liên quan đến gen trong gia đình mình như: bệnh đa polyps tuyến gia đình hoặc ung thư đại tràng không do di truyền (HNPCC). Những đối tượng này cần tầm soát tích cực và sâu hơn tùy vào từng trường hợp.
Bệnh viêm ruột – Những người bị viêm loét đại tràng (bệnh Crohn) làm tăng nguy cơ ung thư. tầm soát là phương phát tốt nhất và phụ thuộc vào mức độ tổn thương của đại tràng và thời gian bị bệnh.
TÓM LẠI:
Ung thư đại tràng là bệnh phổ biến, chiếm tỉ lệ cao ở việt nam và trên thế giới, việc tầm soát và phát hiện sớm có vai trò vô cùng quan trọng giúp điều trị hiệu quả và nâng cao chất lượng sống cho người bệnh từ đó giảm gánh nặng về tâm lí, kinh tế, và xã hội.
Các phương pháp tầm soát đã được trình bày ở trên. Tuy nhiên theo kinh nghiệm của chúng tôi phương pháp nội soi đại tràng có nhiều ưu điểm vượt trội. Ngoài việc phát hiện được tổn thương dù rất nhỏ mà các phương pháp khác không phát hiện được, nội soi đại tràng còn xử lí được tổn thương ngay tại thời điểm nội soi (tùy thuộc vào loại và kích thước tổn thương).
Vấn đề là khi nào nên tầm soát? Và ai nên tầm soát. Điều này phụ thuộc từng cá thể riêng biệt như đã trình bày ở trên.
Nếu bạn có nhu cầu tầm soát xin hãy liên hệ với đơn vị chuyên khoa, bạn sẽ được tư vấn cách thức và phương pháp phù hợp.
Tài liệu tham khảo:
- Hội ung thư hoa kỳ
- Upto date
- NCCN: Hướng dẫn tầm soát ung thư đại tràng
- Hướng dẫn nội soi đại tràng, khoa Nội soi và thăm dò chức năng bệnh viện Ung Bướu Đà Nẵng
Bs Phạm Minh Ngọc-Khoa nội soi và Thăm dò chức năng