Vào tháng 12/2024, anh Trần Tấn T. (45 tuổi, ngụ tại huyện Đăk Đoa, tỉnh Gia Lai) đến khám tại Bệnh viện Ung bướu Đà Nẵng với biểu hiện nuốt nghẹn, nấc thường xuyên – những dấu hiệu ban đầu tưởng chừng đơn giản nhưng lại là dấu hiệu cảnh báo sớm của ung thư thực quản. Qua quá trình thăm khám, thực hiện đầy đủ các chỉ định cận lâm sàng cần thiết, bệnh nhân được chẩn đoán ung thư thực quản 1/3 giữa, giai đoạn T3N0M0, kích thước khối u 43mm.
Cùng lúc đó, kết quả chẩn đoán hình ảnh cũng cho thấy có một tổn thương nhỏ ở hạ phân thùy IV của gan kích thước 10mm, kèm theo đó bệnh nhân có tiền sử viêm gan B mạn tính – một trong những yếu tố nguy cơ chính dẫn đến ung thư gan, tuy nhiên chưa đủ yếu tố để khẳng định chẩn đoán. Điều này khiến quá trình đánh giá và quyết định điều trị càng trở nên thận trọng hơn. Bệnh nhân được đưa ra hội chẩn Hội đồng u, sau quá trình thảo luận để tìm ra phương án điều trị tốt nhất, bệnh nhân được chỉ định hóa xạ trị tiền phẫu khối u thực quản, trong khi đó vẫn luôn theo dõi sát nốt tổn thương ở gan. Tuy nhiên, trong thời gian điều trị tiền phẫu khối u thực quản, nốt gan phát triển khá nhanh, đạt kích thước 29x51mm và đủ tiểu chuẩn kết luận là ung thư biểu mô tế bào gan giai đoạn BCLC A. Đây là một trường hợp hai ung thư nguyên phát xuất hiện trên cùng một bệnh nhân, điều này khiến quá trình điều trị càng trở nên phức tạp, tiềm ẩn nhiều nguy cơ đặc biệt là điều trị bằng phương pháp phẫu thuật.
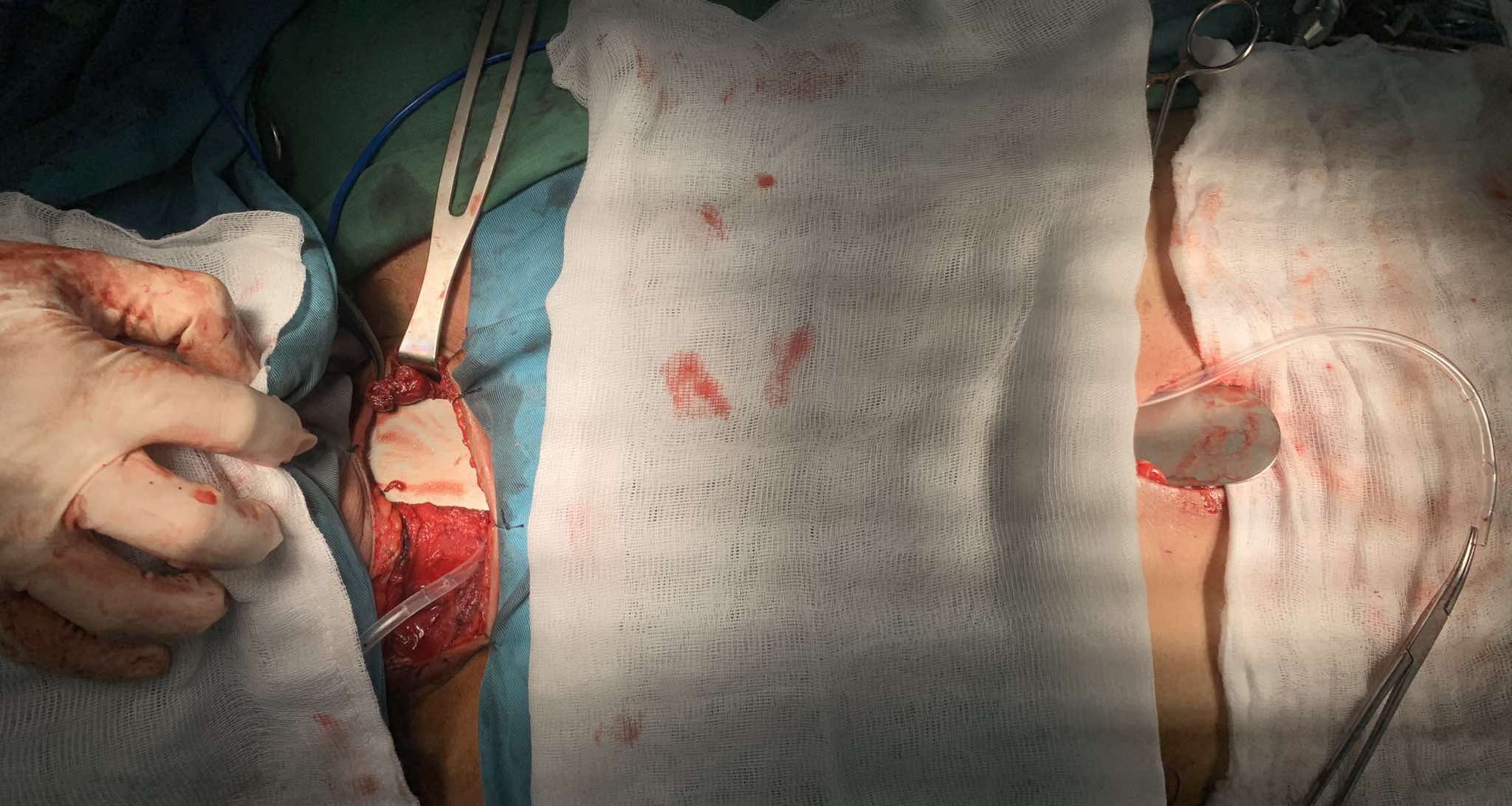
Phẫu thuật cắt thực quản là một trong những kỹ thuật phức tạp nhất trong phẫu thuật ung thư tiêu hóa, trong khi đó, cắt gan cũng là một phẫu thuật lớn, nếu thực hiện đồng thời cả hai phẫu thuật này trên cùng một bệnh nhân, sẽ làm tăng cao nguy cơ trong mổ và các biến chứng sau mổ. Việc kết hợp cả hai phẫu thuật lớn trong cùng một cuộc mổ là một thách thức cực kỳ lớn, không chỉ về mặt kỹ thuật mà còn cả về chiến lược gây mê hồi sức và chăm sóc hậu phẫu.
Tuy nhiên, sau khi hội chẩn nhiều chuyên khoa và được sự đồng thuận của Hội đồng U, với quyết tâm mạnh mẽ từ anh T. và ê-kíp bác sĩ khoa Ngoại 1, một quyết định đại phẫu đồng thời cắt thực quản và cắt gan trái đã được đưa ra.
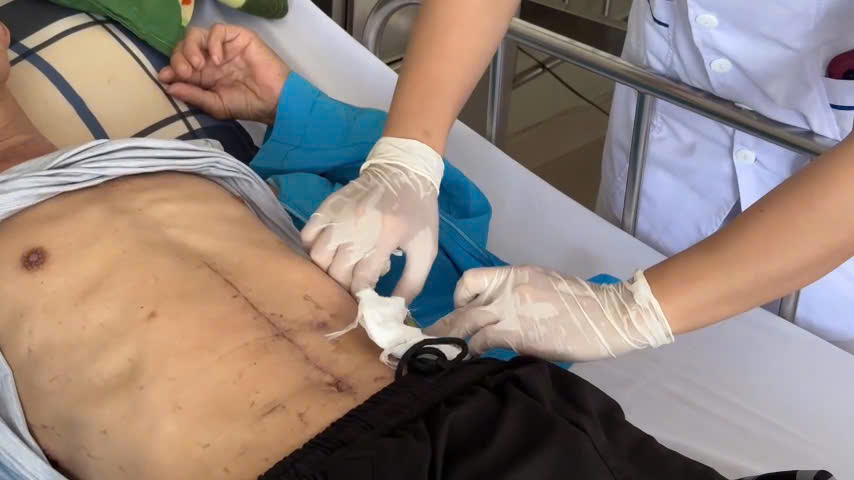
Ngày 21/05/2025, ca phẫu thuật đặc biệt này được thực hiện thành công, mang lại cơ hội điều trị triệt để cho bệnh nhân. Sau mổ, bệnh nhân được theo dõi sát sao, đặc biệt được hội chẩn dinh dưỡng định kỳ, sức khỏe anh T. hồi phục tốt, chính thức xuất viện vào ngày 20/06/2025.
Bác sĩ chuyên khoa II Nguyễn Văn Hải Vân và ekip phẫu thuật cũng như gây mê cho anh T – vui mừng chia sẻ: “Đây là một trong những ca mổ đặc biệt khó, đòi hỏi sự phối hợp cao độ giữa các các bác sĩ và kinh nghiệm của cả ê-kíp phẫu thuật, gây mê. Việc cắt thực quản kết hợp cắt gan không chỉ hiếm gặp mà còn tiềm ẩn nhiều rủi ro. Chúng tôi rất mừng vì bệnh nhân đã thành công vượt qua hành trình này.”
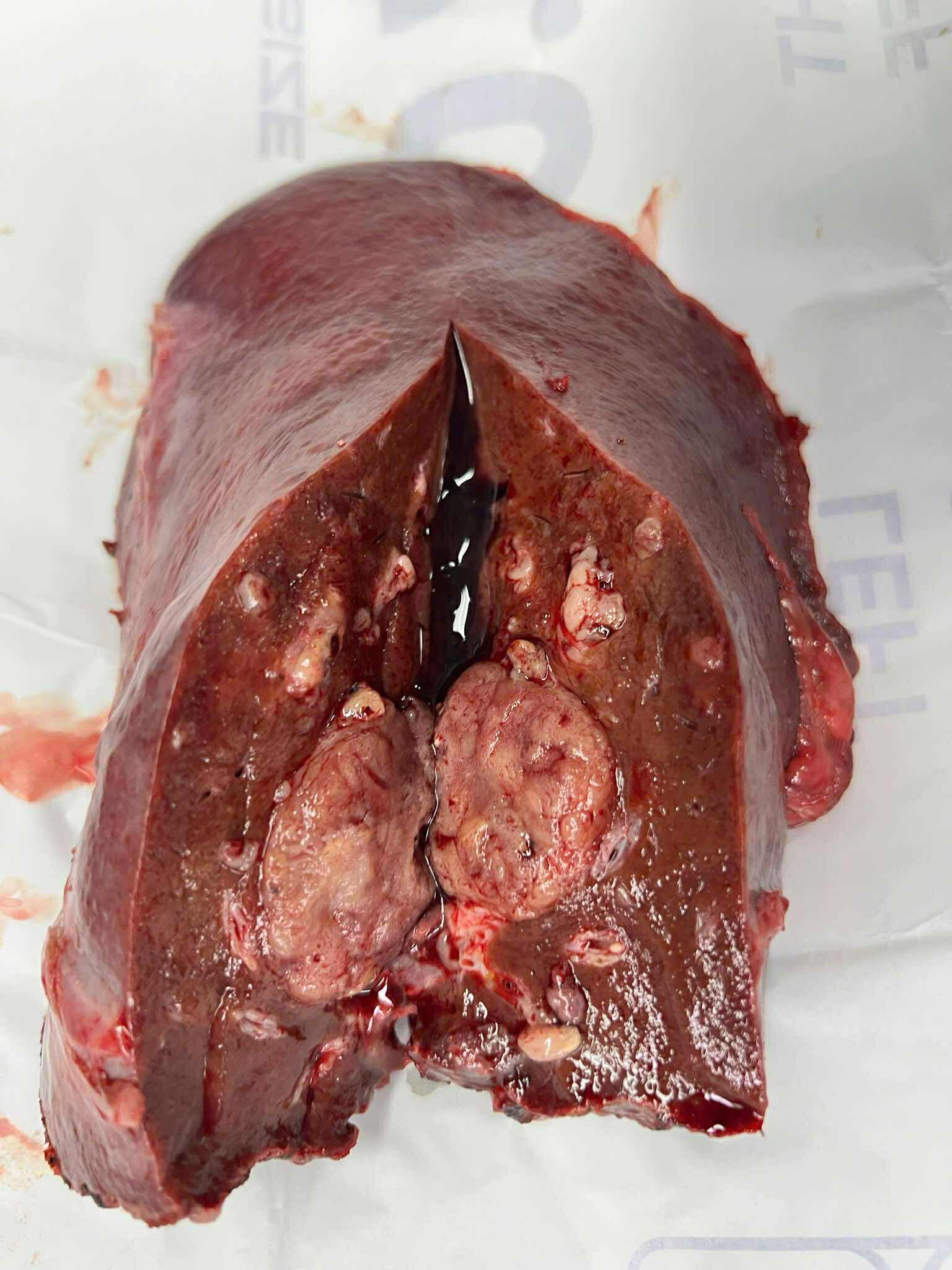
Ca mổ tiên lượng sẽ đối mặt với nhiều nguy cơ nghiêm trọng bởi thực quản nằm ở vị trí sâu trong cơ thể, gần các cơ quan quan trọng như tim, phổi, khí quản, mạch máu lớn và các dây thần kinh quan trọng. Việc phẫu thuật đòi hỏi sự chính xác cao để tránh tổn thương các cấu trúc này cũng như giảm nguy cơ cao về biến chứng hô hấp và nhiễm trùng sau mổ. Đồng thời, cắt gan trái là can thiệp phức tạp, có thể gây mất máu nhiều và ảnh hưởng chức năng gan sau mổ, đặc biệt khi phải xử lý mạch máu lớn trong gan. Việc thực hiện hai đại phẫu trong cùng một lần mổ khiến thời gian gây mê kéo dài, bệnh nhân phải chịu nhiều tác động sinh lý cùng lúc, tăng nguy cơ suy hô hấp, suy gan, suy đa cơ quan nếu không được kiểm soát tốt. Bệnh nhân còn đang trong giai đoạn sau hóa xạ trị, nên sức đề kháng suy giảm, nguy cơ nhiễm trùng và chậm hồi phục sau mổ cao hơn. Dù đứng trước nhiều rủi ro lớn, ê-kíp khoa Ngoại 1 vẫn quyết định thực hiện phẫu thuật triệt để, vì đây là cơ hội tốt nhất – và có thể là duy nhất – để chữa khỏi cho người bệnh. – Bác sĩ Hải Vân chia sẻ thêm.