Ung thư phổi (UTP) là căn bệnh ung thư phổ biến và gây tử vong nhiều hàng đầu. Gần đây năm 2020 theo tổ chức thống kê ung thư toàn cầu Globocan thì trên thế giới có khoảng 2,1 triệu ca mới mắc UTP, trong đó số lượng tử vong khoảng 1,8 triệu ca, đứng đầu trong số các bệnh ung thư gây tử vong nhiều nhất. Tại Việt Nam tính chung cho cả 2 giới, UTP đứng thứ 2 chỉ sau ung thư gan, với 26.262 trường hợp mới mắc, trong đó tử vong lên tới 23.797 ca, đây thật sự là một gánh nặng cho ngành y tế và cho cả xã hội. Mặc dù có nhiều tiến bộ trong chẩn đoán và điều trị nhưng số bệnh nhân tử vong do UTP vẫn không giảm do triệu chứng lâm sàng của UTP ở giai đoạn sớm không đặc hiệu khó chẩn đoán, khi phát hiện thường bệnh đã ở giai đoạn trễ, có đến khoảng 80% bệnh nhân ung thư phổi được phát hiện bệnh ở giai đoạn tiến xa, di căn (IIIB và IV) và là một thách thức trong quá trình điều trị.
Liệu pháp nhắm trúng đích dựa vào đột biến gen EGFR
Việc điều trị ung thư phổi không tế bào nhỏ (UTPKTBN) phụ thuộc vào nhiều yếu tố như giai đoạn bệnh, mô bệnh học, đặc điểm sinh học phân tử, thể trạng chung và các bệnh phối hợp. Trong hai thập kỷ 80-90, hóa trị là phương tiện trị liệu chính duy nhất giúp xoa dịu cho những bệnh nhân ở giai đoạn trễ như vậy. Mặc dầu đã có nhiều nỗ lực tìm kiếm các hóa trị mới nhưng trong hơn 20 năm qua không có sự cải thiện kết quả điều trị ngọan mục nào được ghi nhận. Trong những năm gần đây nhờ sự phát triển vượt bậc của sinh học phân tử việc phát hiện ra nhiều đột biến gen trong UTPKTBN đã mở ra một chương mới trong việc điều trị các bệnh nhân ung thư nói chung và ung thư phổi nói riêng.
Ở bệnh nhân mắc ung thư phổi không tế bào nhỏ, người ta tìm thấy sự đột biến một gen quy định việc điều hòa các quá trình sinh trưởng, phát triển, trao đổi chất và sinh lý của tế bào, gọi là thụ thể yếu tố tăng trưởng biểu bì EGFR (Epidermal growth factor receptor). Trong việc điều trị bệnh ung thư phổi không tế bào nhỏ, việc phát hiện đột biến gen EGFR đóng vai trò vô cùng quan trọng trong liệu pháp điều trị nhắm trúng đích, giúp các bác sĩ lâm sàng có thể xây dựng phác đồ phù hợp, nâng cao hiệu quả điều trị và cải thiện chất lượng cuộc sống cho bệnh nhân
Đột biến gen EGFR trên bệnh nhân ung thư phổi không tế bào nhỏ
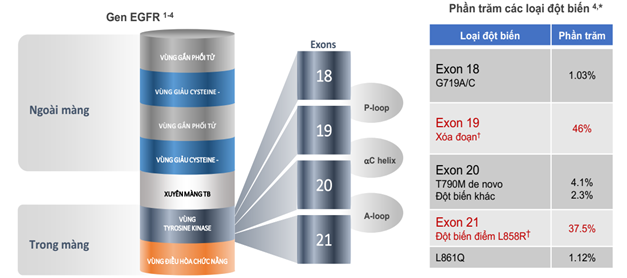
EGFR (Epidermal Growth Factor Receptors) là thụ thể trên bề mặt tế bào, có chức năng tiếp nhận tín hiệu từ các yếu tố tăng trưởng bên ngoài tế bào, thông qua quá trình phosphoryl hoá vùng tyrosine kinase bên trong tế bào, từ đó kích thích tế bào sinh trưởng, phân chia, biệt hoá vô tổ chức của tế bào ung thư. Các điểm đột biến trên gen EGFR nằm trên 4 exon từ exon 18 đến exon 21, trong đó đột biến trên exon 19 (Deletion) và exon 21 (L858R) là thường gặp nhất chiếm tới hơn 90% các trường hợp đột biến EGFR. Các đột biến này tạo ra protein EGFR có ái lực mạnh với thuốc điều trị đích, do đó, bệnh nhân UTPKTBN mang đột biến gen EGFR thường đáp ứng tốt với thuốc điều trị đích. Đây cũng là cơ sở để các đột biến nhạy với các thuốc điều trị đích là thuốc ức chế EGFR tyrosine kinase (EGFR-TKIs).
Tỷ lệ đột biến EGFR trên các bệnh nhân UTPKTBN đã được ghi nhận là 10-20% trên các bệnh nhân chủng tộc da trắng và 30-45% trên bệnh nhân chủng tộc châu Á. Ngoài yếu tố chủng tộc thì đột biến EGFR thường xuất hiện ở nhóm bệnh nhân nữ giới, không hút thuốc lá và nhóm mô học thuộc biểu mô tuyến. Nhiều thử nghiệm lâm sàng lớn trên thế giới đã chứng minh hiệu quả vượt trội của các thuốc ức chế EGFR-TKIs về thời gian sống thêm không bệnh tiến triển (PFS), cũng như tác dụng không mong muốn ít gặp hơn nhiều so với hóa trị. Và hiện nay các thuốc EGFR-TKIs đã trở thành điều trị tiêu chuẩn trong điều trị bước 1 ung thư phổi không tế bào nhỏ giai đoạn tiến xa di căn có đột biến EGFR.
Hình phân bố các đột biến trên EGFR
Các thuốc ức chế EGFR-TKIs trên bệnh nhân ung thư phổi không tế bào nhỏ
Các thuốc ức chế EGFR-TKIs tại thời điểm hiện tại có ba thế hệ thuốc được chấp thuận trong điều trị bệnh nhân có đột biến EGFR nhạy thuốc, trong đó thế hệ thứ nhất là các thuốc Erlotinib, Gefitinib, và thế hệ thứ hai gồm Afatinib, Dacomitinib. Các thuốc này có hiệu quả hơn so với hóa trị truyền thống, tuy nhiên trên hầu hết các bệnh nhân điều trị bằng thuốc thế hệ 1, 2 thì thường sau khoảng 10 tới 16 tháng thì bắt đầu xuất hiện tình trạng đề kháng thuốc điều trị và cơ chế thường gặp nhất của tình trạng kháng thuốc này là do xuất hiện gen đột biến T790M mắc phải với tỷ lệ thường gặp khoảng 50-60% các trường hợp, đậy là đột biến đề kháng với các thuốc thế hệ 1 và 2. Thuốc ức chế EGFR-TKIs thế hệ thứ 3 là Osimertinib, thì ngoài việc có hiệu quả vượt trội trên các đột biến thường gặp (exon 19 deletion và exon 21 L858R) với việc kéo dài trung vị thời gian sống thêm không bệnh tiến triển (PFS) lên tới 18,9 tháng, còn giúp cải thiện trung vị thời gian sống thêm toàn bộ (OS) lên tới 38,6 tháng trong nghiên cứu FLAURA khi so sánh đối đầu trực tiếp với các thuốc thế hệ 1. Ngoài ra, với cấu trúc đặc biệt của mình Osimertinib có khả năng thâm nhập cao vào hệ thần kinh trung ương, giúp tỉ lệ đáp ứng trên thần kinh trung ương lên tới 90%, làm giảm tỉ lệ bệnh tiến triển và kéo dài thời gian bệnh không tiến triển trên thần kinh trung ương cao hơn hẳn các thuốc thế hệ 1. Ngoài những ưu điểm vượt trội trên, Osimertinib còn có hiệu quả đối với gen đột biến đề kháng thuốc T790M. Chính vì những ưu điểm vượt trội trên, trong hướng dẫn của Bộ Y tế Việt Nam cũng như hầu hết các hướng dẫn điều trị lớn hiên nay như: NCCN, ESMO, ASCO…thì Osimertinib đã trở thành lựa chọn ưu tiên trong điều trị bước đầu với các bệnh nhân UTPKTBN giai đoạn tiến xa di căn có đột biến EGFR nhạy thuốc (exon 19 deletion và exon 21 L858R), nhất là các trường hợp có di căn hệ thần kinh trung ương ngay từ đầu. Còn với các bệnh nhân đề kháng với các thuốc ức chế EGFR-TKIs thế hệ 1,2 có xuất hiện đột biến T790M mắc phải thì Osimertinib cũng là lựa chọn điều trị tiếp theo duy nhất có hiệu quả.
Các tác dụng không mong muốn của các thuốc ức chế EGFR –TKIs chủ yếu là: nổi ban trên da, viêm niêm mạc miệng, viêm móng, tiêu chảy, chán ăn… Tuy nhiên các tác dụng không mong muốn này chủ yếu gặp ở mức độ nhẹ, độ 1-2, có thể kiểm soát bằng các thuốc hỗ trợ. Do đó các bệnh nhân có các độc tính liên quan đến thuốc ức chế EGFR-TKIs cần báo ngay với bác sĩ điều trị để được tư vấn và hướng dẫn điều trị giảm tác dụng không mong muốn, tránh chuyển thành biến chứng nặng ảnh hưởng đến kết quả điều trị.
Việc phát hiện ra đột biến gen EGFR trong UTPKTBN đã mở ra liệu pháp điều trị đích mới trong việc điều trị ung thư phổi không tế bào nhỏ giai đoạn tiến xa, giúp kéo dài thời gian sống và nâng cao chất lượng cuộc sống của bệnh nhân. Với sự phát triển của sinh học phân tử trong ung thư, chúng ta có thể hi vọng phát hiện nhiều đột biến gen mới, giá thành thuốc hạ để mang đến nhiều cơ hội chữa bệnh và lợi ích về bệnh cho bệnh nhân hơn nữa, mở ra một chương mới tươi sáng hơn trong điều trị các bệnh nhân ung thư nói chung và các bệnh nhân ung thư phổi nói riêng.
Tài liệu tham khảo
- International agency for research on cancer, 2020
- Wu, YL., et al. Afatinib versus cisplatin plus gemcitabine for first-line treatment of Asian patients with advanced non-small-cell lung cancer harbouring EGFR mutations (LUX-Lung 6): An open-label, randomised phase 3 trial. Lancet Oncol. 2014, 15, 213–222.
- Rosell, R. et al. Erlotinib versus standard chemotherapy as first-line treatment for European patients with advanced EGFR mutation-positive non-small-cell lung cancer (EURTAC): A multicentre, open-label, randomised phase 3 trial. Lancet Oncol. 2012, 13, 239–246.
- Mok TS., et al. Gefitinib or carboplatin–paclitaxel in pulmonary adenocarcinoma. N Engl J Med 2009;361:947-957
- Soria JC, et al. Osimertinib in Untreated EGFR-Mutated Advanced Non-Small-Cell Lung Cancer. N Engl J Med 2018; 378:113.
- Ramalingam SS, Vansteenkiste J, Planchard D, et al. Overall Survival with Osimertinib in Untreated, EGFR-Mutated Advanced NSCLC. N Engl J Med 2020; 382:41.
- Morgillo, F.; Della Corte, C.M.; Fasano, M.; Ciardiello, F. Mechanisms of resistance to EGFR-targeted drugs: Lung cancer. ESMO Open 2016, 1, e000060.
Nội dung: BSCKI. Nguyễn Tuấn Anh
Chỉnh sửa và biên tập: TS. BS. Nguyễn Phạm Thanh Nhân